Внутрибольничные инфекции – опасное, и, к сожалению, весьма распространенное явление. В США и Европе разработан огромный комплекс мер по ликвидации подобных ЧП, но, как говорится, проще предупредить, чем лечить.
В этой статье поговорим о Staphylococcus aureus, устойчивом к антибиотику метициллину. Золотистом стафилококке, который наделал много шума в мире инфекционных заболеваний. Немного истории, различия в штаммах и главное – методыобнаружения.
Опасная инфекция: история, штаммы, различия
Метициллин – это первый пенициллин, устойчивый к действию бета-лактамаз. Впервые был применен в Англии в 1959 году.
В 1961 году появились первые сведения о Staphylococcus aureus, устойчивых к метициллину (Methicillin-resistant Staphylococcus aureus – MRSA).
Существуют 2 группы инвазивных MRSA-инфекций:
- Внутрибольничные
- И бытовые штаммы
Внутрибольничные штаммы возникли и распространились в лечебных учреждениях более 50 лет назад. Бытовые штаммы обнаружены около 25 лет назад.
MRSA в лечебных учреждениях
На протяжении 10 лет с момента первого упоминания о Staphylococcus aureus, устойчивых к метициллину, вспышки этой инфекции возникали во многих лечебных учреждениях Европы, Австралии и США.
В 2003 MRSA был назван эндемическим микроорганизмом больниц.
- В США более 60% изолятов S.aureus оказались устойчивыми к действию метициллина (Klevens, M.R.; Edwards, J.R. et al. Changes in the epidemiology of methicillin-resistant Staphylococcus aureusin intensive care units in US hospitals, 1992–2003. Clin. Infect. Dis. 2006, 42, 389–91.).
- Подобные высокие значения были обнаружены по всему миру (David, M.Z.; Daum, R.S. Clin. Microbiol. Rev. July 2010, 616–87).
Появление бытовых Staphylococcus aureus, устойчивых к метициллину
На интервенции в лечебные учреждения MRSA-инфекция не остановилась. В середине 1990-х у детей без медицинских факторов риска были обнаружены Staphylococcus aureus, устойчивые к метициллину. Кроме того, в 1980-х годах появлялись отчеты практикующих врачей о выявлении MRSA среди военных, а также аборигенов в Австралии.
На сегодня бытовые MRSA распространены в большинстве городов США. Многие эксперты считают их причиной кризиса общественного здоровья.
Разница между внутрибольничными и бытовыми MRSA
Устойчивость к метициллину возникает благодаря гену mecA, расположенному в стафилококковой хромосомной кассете mec (Staphylococcal chromosome cassette mec – SCCmec). Это мобильный генетический элемент, который кодирует устойчивость к небеталактамным антибиотикам.
У внутрибольничных штаммов в кассете закодирована устойчивость ко многим антибиотикам. У бытовых – только к беталактаммам.
Таким образом, бытовые MRSA подвержены действию небеталактамных антибиотиков узкого спектра. Кроме того, у бытовых штаммов MRSA в кассете закодирован лейкоцидин Panton-Valentine (PVL) – эндотоксин, который вызывает некротические язвы на коже и общее увеличение патогенности микроорганизмов. У внутрибольничных MRSA такого лейкоцидина нет.
Обычно внутрибольничные штаммы поражают ослабленных людей и вызывают пневмонию, бактериемию. Факторы риска:
- Госпитализация
- Хронический диализ
- Лечение антибиотиками
- Контакт с зараженным оборудованием
Бытовые штаммы менее устойчивы к антибиотикам и поражают преимущественно молодых здоровых людей. Вызывают поражения кожи и мягких тканей, некротическую пневмонию и острый сепсис.
Диагностика MRSA
Во многих странах мира вопросу MRSA уделяют большое внимание: существуют государственные программы, международные сети по обмену информацией и надзору за MRSA, не говоря уже о постоянном озвучивании этой проблемы на многочисленных конференциях.
Что делать украинскому лечебному учреждению, которое нацелено на предотвращение возможного заражения пациентов MRSA-инфекцией в своих стенах?
Ответ прост – вовремя диагностировать.
В 2010 году Центром по контролю заболеваний на основании рекомендаций Института клинических и лабораторных стандартов (США) были разработаны следующие рекомендации по скринингу MRSA.
Назальные свабы для MRSA
Назальные свабы – наиболее распространенный способ исследования MRSA, который к тому же считается более эффективным, чем смывы из горла, пазух и промежности.
Образцы культивируются на хромогенном агаре для MRSA, положительные колонии проверяют с помощью теста на белок 2а, связывающий пенициллин (penicillin binding protein 2a – PBP2a). Процент выявления при таком подходе превышает 95%. Время обнаружения – 24 часа.
Культивирование на хромогенном агаре для MRSA
Принцип работы питательной среды прост: цефокситин угнетает рост Staphylococcus aureus, чувствительных к метициллину, а фермент Staphylococcus aureus альфа-глюкозидаза расщепляет хромогенный субстрат, что придает колониям синий цвет.
Инкубируют среды аэробно при 35± 2°C 18-24 часа.
Рис. Колонии Staphylococcus aureus, устойчивые к метициллину, на хромогенном агаре для MRSA, Conda |
Обнаружение белка 2а, связывающего пенициллин (penicillin binding protein 2a – PBP2a)
Существует две формы проведения теста:
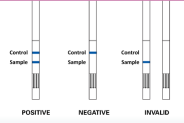
Агглютинация латексных шариков, покрытых антителами к PBP2a | Иммунохроматографические полоски |
|
|
ПЦР-диагностика
Большинство наборов для обнаружения MRSA не предназначены для диагностики или контроля лечения инфекции MRSA. Однако метод РТ-ПЦР позволяет обнаружить ген mecA, используя назальные смывы. Результаты получают через 2 часа.
«В нашей стране… MRSA нет»
В Украине, как и многих других странах постсоветского пространства, проблемы MRSA «не существует». Вернее, проблема есть: MRSA в украинских больницах циркулирует и внутрибольничные инфекции вызывает. Но при необязательности микробиологической клинической диагностики возбудитель остается неизвестным.
В то же время снижение распространенности внутрибольничных штаммов – общая тенденция последних лет в США и Европе. Во многом снижение распространенности внутрибольничных MRSA произошло благодаря осведомленности лечебных учреждений о проблеме и разработке мер по ликвидации MRSA.
Вместе с тем, диагностика дополнительно усложнилась тем, что внутрибольничные штаммы начали циркулировать вне лечебных учреждений, а бытовые встречаются гораздо чаще.
Проблема MRSA, конечно же, не исчерпывается лабораторной диагностикой. Это лишь вершина айсберга. Следующий этап – ее преодоление, то есть разработка рекомендаций по профилактике и ликвидации мультирезистентных микроорганизмов, в первую очередь в больницах.
Но именно корректная и оперативная диагностика MRSA в лечебном учреждении – один из залогов безопасности его пациентов, сохранения репутации клиники, а также экономии средств на преодолении возможной внутрибольничной эпидемии.
А как правильно диагностировать MRSA, Вы теперь знаете.
Татьяна Бородина,
куратор направления «Микробиология»
ООО «ХИМЛАБОРРЕАКТИВ»